肿瘤靶向药物导读:间变性甲状腺癌(ATC),又称为未分化甲状腺癌,是一种罕见而侵袭性的甲状腺癌(TC)形式。目前,针对此疾病尚无有效的治疗方法。近年来,靶向治疗和免疫治疗在间变性甲状腺癌(ATC)治疗方面取得了重大进展。在间变性甲状腺癌(ATC)细胞中发现了几种常见的基因突变,涉及不同的与肿瘤进展相关的分子途径,并研究了针对这些分子途径的新疗法,以改善患者的生活质量。2018年,FDA批准了达伯替尼联合曲美替尼治疗BRAF阳性的间变性甲状腺癌(ATC),证实了其治疗潜力。同时,免疫治疗的出现也引起了研究人员的广泛关注。虽然间变性甲状腺癌(ATC)的免疫治疗仍处于实验阶段,但众多研究表明,免疫治疗是一种潜在的治疗间变性甲状腺癌(ATC)的方法。此外,还发现免疫治疗与靶向治疗的结合可以增强靶向治疗的抗肿瘤效果。近年来,在靶向治疗或免疫治疗与放疗或化疗相结合的研究方面取得了一些进展,显示出联合治疗在间变性甲状腺癌(ATC)中的前景。佳学基因精准用药基因解码分析了靶向治疗、免疫治疗和联合治疗在间变性甲状腺癌(ATC)治疗中的反应机制和潜在效果,并探讨了间变性甲状腺癌(ATC)治疗的未来。 甲状腺癌靶向药物基因检测甲状腺癌(TC)是全球最常见的癌症之一。间叶型甲状腺癌(ATC)虽然只占所有TC的约2%,但导致了超过50%的TC死亡。根据美国甲状腺协会(ATA)指南,ATC的常规治疗包括手术、放疗和化疗。虽然接受全甲状腺切除和高剂量放射治疗以及其他化疗的甲状腺内ATC患者显示出改善的生存率,但转移性和进展性ATC患者的预后依旧很差。考虑到目前疗法的疗效不佳,美国癌症联合委员会将所有ATC分类为第四期肿瘤。近年来,随着基因组医学和肿瘤免疫编辑理论的出现,越来越多的临床医生试图使用靶向治疗和免疫治疗治愈ATC。 与传统疗法相比,靶向治疗在改善治疗效果和改善患者生活质量方面更有帮助。近年来,随着高通量测序技术的快速发展,癌症相关基因突变的检测以及开发新的靶向药物以阻断相关信号通路使得临床医生可以灵活调整治疗计划。在ATC中已经发现了许多常见的基因突变,例如BRAF、RAS和P53突变。许多信号通路可以被靶向治疗,如RAS/RAF/ERK通路,PI3K/AKT/mTOR通路等。目前,许多针对上述突变和通路的药物已经开发出来并进行了大量的临床试验,显示出不同的结果。 由于2018年诺贝尔医学奖得主James Patrick Allison和Tasuku Honjo的开创性工作,免疫检查点和免疫治疗已成为热门话题。目前,免疫治疗已被用于各种癌症的临床治疗,如非小细胞肺癌和黑色素瘤,并取得了良好的治疗效果。免疫治疗,尤其是免疫检查点阻断治疗,在ATC的治疗方面也取得了良好的进展。目前,免疫治疗被一些专家认为是一种有前途的策略,一些与ATC相关的药物正在进行临床研究,但仍有许多患者不对免疫治疗做出反应或发展出需要解决的治疗耐药性。同时,科学家发现,免疫治疗药物与靶向治疗药物相结合可以增加靶向治疗药物的抗肿瘤效果。
|
| 药品 | NCT号码 | 研究阶段 | 状态 | 描述 | 预计参与研究人数 | 主要完成日期 |
|---|---|---|---|---|---|---|
| MLN0128 | 02244463 | II期 | 主动,不招人 | 本研究正在研究靶向治疗 (ML0N128) 作为未分化甲状腺癌的可能治疗方法。在这项研究中,研究人员正在调查 MLN0128 在转移性未分化甲状腺癌病例中的用途。 | 46 | 2022 年 12 月 |
| 索拉非尼 | 03565536 | II期 | 未知 | 本研究试图将其应用于未分化癌的术前治疗,看看是否能缩小肿瘤,给患者手术机会。 | 10 | 2019 年 4 月 30 日 |
| 达拉非尼和曲美替尼 | 03975231 | 一期 | 招聘中 | 该试验研究了达拉非尼、曲美替尼和调强放疗 (IMRT) 协同治疗 BRAF 突变甲状腺未分化癌患者的效果。 | 20 | 2025 年 4 月 30 日 |
癌症免疫疗法是诱导、增强或抑制特定免疫反应的癌症治疗。它涉及多种免疫细胞,包括克服免疫抑制信号、T 细胞启动和分化,以及增强肿瘤相关抗原 (TAA) 呈递(图 2) 。除了上述肿瘤可以改变增殖并利用其他方法抵抗免疫系统的攻击外,肿瘤还可以通过免疫编辑来逃避免疫监视。佳学基因免疫治疗基因检测特别行动小组介绍了几种用于ATC的免疫治疗策略,包括免疫检查点、过继细胞疗法和溶瘤病毒三个方面。
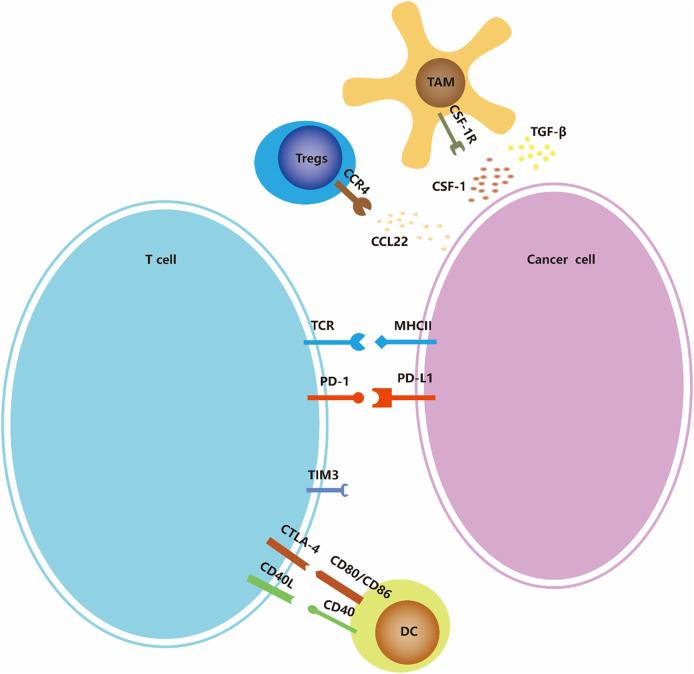
图 2:免疫检查点和共刺激信号。许多配体与多种受体结合,其中一些传递共刺激信号,而另一些传递抑制信号。配体和受体的表达不应被认为是详尽无遗的;例如,PDL1/PDL2也由巨噬细胞和树突状细胞等抗原呈递细胞表达(图中未显示),MHC-II也由树突状细胞表达。
免疫检查点是指免疫细胞的一系列免疫抑制途径,它们调节和控制免疫反应的持续性,同时保持自身耐受性。目前,研究人员已经对PD-1/PD-L1进行了大量研究,但对其他免疫检查点,如CTLA-4、CD27等的研究在ATC中尚不多见。
细胞毒性 T 淋巴细胞相关抗原 4 (CTLA-4),也称为 CD152,是一种在 T 细胞上表达的跨膜受体。它和CD28的配体是B7分子;也就是说,共刺激分子 CD80/CD86(也称为 B7-1/B7-2)在抗原呈递细胞 (APC) 的表面表达。CTLA-4 与 B7 的结合亲和力远高于 CD28。当 T 细胞被激活时,CTLA-4 被上调并与 CD28 竞争结合 B7,从而传递 T 细胞激活的抑制信号并参与免疫反应的负调节。一项研究发现,81.82% (9/11) 的 ATC 患者的 CD80 mRNA 水平下降。
抗 CTLA-4 药物通过抑制 T 细胞上的 CTLA-4 与 APC 上的 B7 之间的相互作用,在启动免疫反应中发挥作用。Ipilimumab 是一种人单克隆抗体 IgG1,可抑制 CTLA-4 与其配体之间的相互作用。2011年,由于临床疗效的提高,FDA批准ipilimumab用于治疗不可切除的III/IV期黑色素瘤。研究表明,与安慰剂相比,接受 ipilimumab 治疗的黑色素瘤患者的无复发生存期 (RFS)、总生存期 (OS) 和无远处转移生存期明显更好。一项研究证实,甲状腺乳头状癌 (PTC) 和 ATC 组织中的 CTLA-4 配体作为 PD-1 失调,表明 ATC 中 CD80 基因表达的可能预后价值。 目前正在进行CTLA-4拮抗剂联合PD-1拮抗剂治疗ATC的临床试验(NCT03246958)。
PD-1(程序性死亡受体 1)是一种在多种免疫细胞上表达的抑制性受体,包括 T 细胞、B 细胞、树突状细胞 (DC)、单核细胞和自然杀伤细胞 (NK) 受体 (50 )。PD-1与其配体PD-L1或PD-L2相互作用导致效应T细胞反应下调并介导免疫耐受,导致肿瘤细胞免疫逃逸。
PD-L1 在许多类型的肿瘤中过度表达,并与不良预后相关。许多研究发现,PD-L1 在 ATC 组织中高表达,并且可以促进肿瘤细胞 。ATC组淋巴细胞浸润明显高于分化型甲状腺癌(DTC)组,PD-L1或PD-1阳性淋巴细胞明显高于DTC组。PD-1/PD-L1 高表达预示着 ATC 患者在 OS 和无进展生存期 (PFS) 方面的预后不良 。这表明 PD-1/PD-L1 通路在 ATC 中起着关键作用。
目前,PD-1/PD-L1抑制剂的研究已经取得成功。Spartalizumab (PDR001) 是一种人源化单克隆抗体,靶向人体免疫细胞表面的 PD-1,具有免疫检查点抑制和抗肿瘤活性。在 II 期临床试验中,局部晚期和/或转移性 ATC 患者每 4 周静脉注射 400 mg spartalizumab。总体缓解率(ORR)为19%,其中完全缓解3例,部分缓解5例,证实了PD-1抑制剂spartalizumab(PDR001)治疗ATC的疗效。由此可见,spartalizumab在恶性疑难杂症、寿命较短的患者中具有良好的临床活性和安全性。此外,一项以PD-1单克隆抗体HX008为药物的单臂多中心研究尚未开始,目的是评估HX008注射液在转移性或局部晚期患者中的疗效和安全性(NCT04574817)。同时,目前正在进行针对 II 期 TC 患者的抗 PD-1 抗体和 CTLA-4 联合治疗 ( NCT03246958 )。为了测试 PD-L1 阻断联合疗法的有效性,其他临床试验正在进行中(NCT03181100、NCT03122496和NCT04400474)。这些研究表明,使用检查点阻断剂阻断 PD-1/PD-L1 通路可能是一种有效的治疗方法。下表是所有关于 ATC 的 PD-1/PD-L1 轴阻滞的临床试验。
表 2:ATC 免疫治疗的临床试验
| 治疗剂 | NCT号码 | 研究阶段 | PD-1/PD-L1拮抗剂 | 状态 | 介绍 | 主要完成日期 |
|---|---|---|---|---|---|---|
| PD-1拮抗剂 | 04574817 | II期 | HX008 | 尚未招聘 | 这是一项单臂、多中心研究,旨在评估 HX008 注射液在转移性或局部晚期未分化甲状腺癌患者中的疗效和安全性。 | 2022 年 5 月 30 日 |
| PD-1拮抗剂 | 02688608 | II期 | 派姆单抗 | 完全的 | 本研究的目的是评估派姆单抗对转移性 ATC 患者的疗效。 | 2020 年 10 月 |
| PD-1拮抗剂 | 02404441 | I/II期 | PDR001 | 完全的 | 本研究的目的是表征 PDR001 作为单一药物给药于成年实体瘤患者(包括 ATC)的安全性、耐受性、PK、PD 和抗肿瘤活性。 | 2020 年 7 月 21 日 |
| PD-1拮抗剂联合CTLA-4拮抗剂 | 03246958 | II期 | 纳武单抗 | 主动,不招人 | 该研究正在评估 nivolumab 与 ipilimumab 联合作为 TC(包括 ATC)的可能治疗方法。 | 2022 年 12 月 |
TC,甲状腺癌;ATC,未分化甲状腺癌;PK,药代动力学;PD,药效学。
表3:ATC 组合策略的临床试验
| 治疗药物 | NCT号码 | 研究阶段 | 药品 | 状诚 | 描述 | 主要完成日期 |
|---|---|---|---|---|---|---|
| PD-1拮抗剂联合化疗 | 03211117 | II期 | 多西 紫杉醇盐酸多柔比星 | 完全的 | 该试验研究了帕博利珠单抗、化疗和放疗联合或不联合手术治疗 ATC 患者的疗效。 | 2018 年 2 月 12 日 |
| PD-L1拮抗剂联合化疗 | 03181100 | II期 | Atezolizumab Cobimetinib Vemurafenib Bevacizumab Nab-paclitaxel 紫杉醇 | 招聘中 | 该试验研究了 atezolizumab 与化疗联合治疗 ATC 或 PDTC 患者的疗效。 | 2023 年 7 月 27 日 |
| PD-1拮抗剂联合靶向治疗 | 04429542 | 一期 | 派姆单抗 BCA101 | 招聘中 | 这是一项开放标签的 1/1b 期研究,包括剂量递增部分(A 部分)和随后的扩展队列(B 部分),用于治疗 EGFR 驱动的晚期实体瘤患者的单药 BCA101 和 BCA101 联合派姆单抗(包括空中交通管制)。 | 2023 年 12 月 31 日 |
| PD-1拮抗剂联合靶向治疗 | 04171622 | II期 | 派姆单抗 | 招聘中 | 该 II 期试验研究乐伐替尼和派姆单抗在治疗 IVB 期甲状腺间变癌患者以及已扩散至附近组织或淋巴结(局部晚期)且无法通过手术切除(不可切除)或 IVC 期患者方面的效果如何扩散到身体的其他地方(转移)。 | 2023 年 8 月 31 日 |
| PD-1拮抗剂联合靶向治疗 | 04675710 | II期 | 派姆单抗达拉菲尼 曲 美替尼 | 招聘中 | 该 II 期试验研究了手术前使用派姆单抗、达拉非尼和曲美替尼治疗 BRAF V600E 突变甲状腺未分化癌患者的效果。 | 2024 年 6 月 30 日 |
| PD-1拮抗剂联合靶向治疗 | 04731740 | II期 | 派姆单抗 乐伐替尼 | 暂停 | 该研究旨在评估乐伐替尼联合派姆单抗的疗效,并为转移性间变性甲状腺癌(ATC)/低分化甲状腺癌(PDTC)患者建立安全有效的全身治疗方案。 | 2023 年 12 月 28 日 |
| PD-1拮抗剂联合靶向治疗 | 04238624 | II期 | Dabrafenib 曲美替尼 Cemiplimab | 招聘中 | 正在进行这项研究,以了解将研究药物 cemiplimab 添加到达拉非尼和曲美替尼的标准疗法中是否能有效治疗未分化甲状腺癌。 | 2024 年 6 月 20 日 |
| PD-1拮抗剂联合靶向治疗 | 02501096 | I/II期 | 派姆单抗 乐伐替尼 | 完全的 | 目前正在招募实体瘤患者(包括ATC),lenvatinib(E7080)联合pembrolizumab治疗实体瘤的MTD将在1B期确认,后续2期试验将评估联合用药的安全性和有效性。 | 2020 年 8 月 18 日 |
| PD-L1拮抗剂联合靶向治疗 | 04400474 | II期 | 卡博替 尼阿特珠单抗 | 招聘中 | 主要目标是根据 RECIST v1.1 标准评估晚期内分泌肿瘤(包括 ATC)的放射学客观缓解率 (ORR),以评估卡博替尼加 atezolizumab 组合的疗效。 | 2023 年 3 月 |
| PD-L1拮抗剂、CTLA-4拮抗剂联合放疗 | 03122496 | 一期 | Durvalumab 曲美木单抗 | 完全的 | 本研究的目的是测试 durvalumab (MEDI4736) 和 tremelimumab 联合放疗的安全性,并找出这种组合对人有什么影响(如果有的话),以及它是否可以改善 OS。 | 2022 年 6 月 3 日 |
| MEK抑制剂联合化疗 | 03085056 | 一期 | 曲美替尼 紫杉醇 | 主动,不招人 | 本研究的目的是测试紫杉醇和曲美替尼联合治疗的安全性和耐受性。此外,本研究旨在找出紫杉醇和曲美替尼的组合对未分化甲状腺癌的缩小和生长有何影响。 | 2023 年 9 月 |
| 酪氨酸激酶抑制剂联合化疗 | 01236547 | II期 | 紫杉醇盐酸帕唑帕尼 | 完全的 | 这项随机 II 期试验研究了副作用以及调强放射疗法 (IMRT) 和紫杉醇联合或不联合盐酸帕唑帕尼治疗甲状腺未分化癌患者的疗效。 | 2020 年 3 月 9 日 |
TC,甲状腺癌;ATC,未分化甲状腺癌;PDTC,低分化甲状腺癌;MTD,最大耐受剂量;OS,总生存期;ORR,客观反应率;PK,药代动力学;PD,药效学。
在一些研究中,检查点抑制剂因毒性而停用,但其总体耐受性优于化疗。免疫相关的不良事件通常是由于T细胞过度激活导致各器官发生自身免疫性炎症所致。Kolllipara 等描述了接受 PD-1 抑制剂 (nivolumab) 治疗的 BRAF 阳性患者的异常反应,他们在第 12 个周期的 nivolumab 给药期间出现恶心、呕吐和腹泻,并通过结肠镜检查诊断为急性结肠炎。同样,另一项研究也描述了 ATC 患者对 pembrolizumab 单一疗法的快速和强烈反应的不良表现. 这些结果反映了与 PD-1/PD-L1 抑制剂相关的潜在和严重不良反应。在一份病例报告中,两名 ATC 患者接受了抗 PD-1 药物治疗,其中一名疗效不佳。这也反映出,在某些情况下,ATC患者对PD-1/PD-L1抑制剂的反应较差,不同药物的反应率差异很大。因此,抑制剂的毒性和部分患者反应不佳等问题依旧是需要克服的问题。
值得注意的是,抗PD-1/PD-L1治疗的成功不仅取决于PD-L1的阳性表达,还取决于CD8+肿瘤浸润淋巴细胞密度和CD8 + T细胞识别肿瘤抗原的能力。 这提出了一种解决抗 PD-1/PD-L1 疗法效果不理想的新方法。
其他免疫检查点阻断疗法
此外,还报道了ATC组织中CD27、CD47和CD70等免疫检查点分子的异常表达。因此,这些分子可能是 ATC 免疫疗法的潜在靶点。
CD27 是肿瘤坏死因子 (TNF) 受体家族的成员,其配体 CD70 是肿瘤坏死因子 (TNF) 超家族的成员。CD27 在 T 淋巴细胞、B 淋巴细胞和 NK 细胞中组成型表达 。在 Karen 等人的一项研究中分析了 49 个 ATC 病例中 CD70 的表达。结果表明,CD70 表达在 49% 的样本中上调,在 41.7% 的样本中呈弥散表达。他们还注意到,CD27 的表达在所有三个标本中都很弱且呈局灶性。所有 ATC 样本均在周围淋巴细胞亚群中表达 CD27,并被肿瘤浸润。这些数据表明ATC中的CD27-CD70主要出现在CD27 +与 CD70 +肿瘤细胞接触的淋巴细胞。综上所述,本报告证明大量 ATC 样品中存在 CD70 表达。CD70可作为免疫治疗的抗肿瘤靶点。由于肿瘤的淋巴细胞浸润通常很低,因此需要进一步研究以确定对 ATC 患者最有效的治疗方法。
CD47 是一种定量跨膜受体,可通过其抗受体信号调节蛋白 α (SIRPα) 抑制吞噬作用。在另一项研究中,Christian 等人分析了 CD47 在 19 个人类原代 ATC 组织中的表达。结果表明,TAMs 大量浸润了人类 ATC 样本,并且还表达了 CD47 和钙网蛋白。阻断 CD47 可促进 ATC 细胞系中的巨噬细胞吞噬作用,并在体外抑制肿瘤生长。验证体外有效性吞噬实验,抗CD47抗体用于治疗免疫的ATC细胞系异种移植小鼠和他莫昔芬诱导的ATC双转基因小鼠。小鼠实验表明,用抗 CD47 抗体处理 ATC 异种移植小鼠可增加 TAM 频率,增强巨噬细胞活化标志物的表达,增强肿瘤细胞的吞噬作用,抑制肿瘤生长。在表达 CD47 的肿瘤细胞中阻断 CD47 可增加双转基因 ATC 小鼠的 TAM 频率。这些结果表明,以阻断 CD47 作为靶点可能会改善 ATC 患者的预后,并且可能是对当前治疗标准的有价值的补充。
过继细胞疗法是另一种免疫疗法,它依赖于体内抗肿瘤 T 细胞的积极、充分募集。有两种方法:一种是给患者注射经过体外扩增的天然宿主细胞,另一种是利用嵌合抗原受体T(CAR-T)细胞特异性识别和杀伤肿瘤细胞来治疗不同的恶性肿瘤。 多项研究证实,NK 细胞和 CAR-T 细胞均可有效杀死 ATC 细胞。
NK 细胞是先天免疫的重要效应器,通过产生细胞因子和表现出有效的细胞毒活性在维持体内平衡方面发挥重要作用。此外,NK 细胞在适应性免疫机制中发挥关键作用。据报道,甲状腺肿瘤中存在低水平的 NK 细胞。在一项研究中,使用逆转录病毒将 Effluc 基因转移到人 NK 细胞 (NK-92 mi) 中,并用 Effluc 和 Rluc 基因转移人 ATC 细胞 (CAL-62)。通过在肺转移或异种移植的裸鼠中静脉注射CAL-62来观察ATC肺转移。将 500 万个 NK-92MI 细胞两次注射到裸鼠的尾静脉中。据观察,NK细胞可以显着抑制转移性肿瘤的生长。这表明基于 NK 细胞的免疫疗法可能是 ATC 肺转移的有效治疗方法。
CAR-T 细胞疗法中的 T 细胞经过基因改造以表达跨膜蛋白,跨膜蛋白是合成的 T 细胞受体和靶向预定肿瘤表达的抗原。过继性 CAR-T 细胞疗法在血液恶性肿瘤中取得了非常好的效果 。非血液实体瘤中的 CAR-T 细胞研究正在进行中。在一项突破性的动物实验中,发现靶向细胞间粘附分子-1的ICAM-1 CAR-T细胞可以介导强大而持久的抗肿瘤活性,从而导致肿瘤根除并显着提高ATC异种移植小鼠模型的长期存活率。尽管某些ATC细胞中ICAM-1的表达水平存在差异,但CAR-T细胞可以诱导ICAM-1表达增加,从而使所有细胞成为靶向细胞。ICAM-1 CAR-T 细胞已用于 ATC 患者的临床试验 ( NCT04420754 )。
基于 NK 细胞的免疫疗法可能是 ATC 肺转移的有效治疗方法。ICAM-1 CAR-T细胞治疗已得到理论支持,相关临床实验也已开展。虽然这两种过继细胞治疗方法对 ATC 都有希望,但它们的临床意义需要进一步探索。
溶瘤病毒是特异性感染癌细胞的非致病性病毒。这些天然或基因工程病毒对正常细胞的毒性较小,但可以杀死癌细胞,通过溶解和破坏癌细胞释放肿瘤抗原可以刺激免疫系统并增强免疫功能。一些研究已经确定了几种可以有效抑制 ATC 细胞增殖的溶瘤病毒,包括 dl922-947 、痘病毒和新城疫病毒。根据先前的研究,dl922-947 通过降低 IL-8 和 CCL2 水平来损害 ATC 诱导的体外血管生成和单核细胞趋化性。在体内ATC 模型、dl922-947 治疗减少了血管生成和 TAM 密度。痘苗病毒是一种有效的痘病毒,可有效控制 ATC 细胞系的增殖并诱导细胞死亡 。此外,溶瘤新城疫病毒 (NDV) 已显示出在不同来源的多种癌细胞中诱导肿瘤细胞死亡的潜力。姜等 发现重组报告病毒 rFMW/GFP 通过 p38 MAPK 信号通路在 ATC 细胞中表现出溶瘤活性,代表了一种新的潜在 ATC 治疗策略。虽然没有临床研究,但溶瘤病毒疗法是治疗 ATC 的一种有前途的方法。
TAM 是成熟的 M2 极化巨噬细胞,源自血液单核细胞,由肿瘤细胞和肿瘤部位的基质细胞产生的分子募集。据报道,增加的 TAM 密度与 TC 患者的存活率降低有关。卡由等人表明,大多数 ATC 中都存在大量 TAM。CSF-1和CCL-2对TAMS有趋化作用;因此,阻断和靶向 CCL-2/CCR2 和 CSF-1/CSF-1R 通路是一种很有前途的方法。涉及 TAM 的治疗已在其他肿瘤类型中广泛进行,但对 ATC 的研究相对缺乏。新疗法有望为这些患者提供更好的长期生存。
最近的研究表明,靶向药物和化学疗法的结合表现出协同肿瘤作用。在一项研究中,研究人员分别或联合使用乐伐替尼和紫杉醇处理 ATC 细胞 72 小时,发现乐伐替尼增强了紫杉醇对 ATC 细胞的细胞周期阻滞和凋亡作用。在体外实验中,研究人员在裸鼠体内建立了 ATC 肿瘤异种移植物,并分别或联合使用乐伐替尼和紫杉醇治疗这些小鼠。结果表明,联合治疗对减轻肿瘤重量有更显着的效果,乐伐替尼增强了紫杉醇在 ATC 中的抗肿瘤作用. 鉴于这一理论基础,针对单一治疗效果不佳的靶向药物出现了新的策略。一项多中心、开放标签、非随机、II 期试验确定了 efatutazone 和紫杉醇在间变性甲状腺癌中的安全性和耐受性,当时 efatutazone(0.15、0.3 或 0.5 mg)每天口服两次,然后每 3 周口服一次紫杉醇。15 名患有 ATC 的患者参加了这项研究。0.15 和 0.3 mg 治疗组的中位 PFS 分别为 48 天和 68 天。另一项开放标签、随机、多中心研究评估了卡铂/紫杉醇 (CP) 联合或不联合磷布雷他林在 ATC 中的安全性和有效性,并得出结论,在 CP 中加入磷布雷他林并没有显着改善 OS ( 86)。此外,2008 年 11 月 6 日进行了一项评估抗叶酸剂培美曲塞和化疗药物紫杉醇对复发性/晚期滤泡性甲状腺癌、乳头状癌或间变性甲状腺癌患者的疗效和耐受性的试验,但迄今尚未公布结果(NCT00786552)。目前有调强放疗和紫杉醇联合或不联合帕唑帕尼治疗ATC患者的研究(NCT01236547)。本次临床试验的初步结果表明,靶向治疗联合放化疗并未显示出明显的治疗效果,但其毒副反应的累加效应并不明显。综上所述,靶向治疗联合化疗在ATC治疗甲状腺未分化癌方面取得了积极进展。
一些临床试验研究了化疗、放疗和免疫疗法的组合,特别是与免疫检查点抑制剂联合用于治疗患者。招募了三名患有不可切除肿瘤的患者进行派姆单抗联合易普利姆玛、多西紫杉醇或多柔比星和容积调制弧疗法 (VMAT) 作为间变性甲状腺癌初始治疗的 II 期研究。他们在放化疗前 3 天以上接受了研究药物(pembrolizumab,200 mg 静脉注射),此后每 3 周一次,直至疾病进展、不耐受或撤回同意。使用多西紫杉醇 (20 mg/m 2 ) 和多柔比星 (20 mg/m 2) 通常会在手术切除后 2-4 周内开始,治疗提供者认为合适。对于放射,在初级环境中,VMAT 包括在 6.5 周内分 33 次对颈部所有严重疾病进行 66 Gy 照射。所有三名患者的早期肿瘤反应均良好,并且所有三名患者均圆满完成:预期放疗、放疗前和放疗同步派姆单抗以及同步放化疗。然而,所有三名患者均在治疗开始后 <6 个月 (OS) 内死亡,这促使研究结束。同时,正在进行 atezolizumab 联合化疗的 II 期试验 ( NCT03181100 )。一项测试 durvalumab (MEDI4736) 和 remelimumab 联合放疗的安全性的试验正在进行中 ( NCT03122496). 很少有试验将免疫疗法与化放疗相结合。尽管一项试验的结果最初在局部地区的疾病控制方面是可以容忍和有效的,但令人失望的生存结果增加了 ATC 试点方法的不确定性,值得进一步追求。
目前已发现免疫治疗药物与靶向治疗药物联合治疗可增强靶向治疗药物的抗肿瘤作用,显示出联合治疗ATC的前景。
对于 ATC 患者,派姆单抗联合乐伐替尼可有效延缓疾病进展,中位 PFS 为 16.5 个月,但半数患者出现不良反应。一项研究表明,在疾病进展或 KI 治疗的早期加入 pembrolizumab 也可以在一定程度上增强激酶抑制剂的疗效。关于这个主题正在进行实验研究。有一项关于达拉非尼和曲美替尼的标准治疗加用cemiplimab是否可以成为治疗ATC的有效方法的研究(NCT04238624)。为了评估 lenvatinib 和 pembrolizumab 在治疗 ATC 中的联合疗效,一项临床试验已经建立了一种安全有效的转移性 ATC 治疗方法 ( NCT04731740 )。进行了一项 II 期实验,以研究 pembrolizumab、dabrafenib 和 trametinib 对 BRAF V600E 突变体 ATC( NCT04675710)术前疗效的影响。2017 年,Kollipara 等人报告了一个令人鼓舞的案例,一名 62 岁的男性被诊断患有 ATC。 最初,患者接受了甲状腺切除术和淋巴结清扫术,然后进行了化疗。进行了下一代测序以指导治疗。发现肿瘤中 BRAF 和 PD-L1 呈阳性,患者接受了 vemurafenib(BRAF 抑制剂)和 nivolumab(人 IgG4 抗单克隆 PD-1 抗体)治疗。纳武利尤单抗治疗 20 个月后,转移病灶持续减少,放射学和临床完全缓解。
在溶瘤治疗联合靶向治疗方面,研究人员在动物实验方面取得了进展。2015 年,Passaro 等人证实 PARP 抑制增加了 dl922-947在体外和体内的复制和溶瘤活性。2020 年,Crespo-Rodriguez 等人发现溶瘤单纯疱疹病毒 (oHSV) 与 BRAF 抑制剂联合通过增强免疫介导的抗肿瘤作用显着提高了 ATC 小鼠模型的存活率,并且联合 PD-1 或 CTLA-4 阻断进一步提高了治疗效果 (91 )。
利用靶向药物增强NK细胞在体内或体外对肿瘤细胞的杀伤活性也是一个重要的研究方向。由于吲哚胺-2,3-双加氧酶 (IDO) 可诱导犬尿氨酸的产生并降低 NK 细胞中 NKG2D 和 NKP46 受体的表达,因此 TC 患者的 NK 细胞功能降低。2018 年,一项研究表明,TC 产生的前列腺素 E2 (PGE2) 会抑制 NK 细胞的细胞溶解活性,ATC 细胞比 PTC 细胞释放更多的 PGE2. 因此,IDO 和 PGE2 可能是增强 ATC 组织中 NK 细胞活性的有效靶点。此外,IDO1 可以在免疫调节之外发挥重要作用,并有可能影响癌细胞中的一碳代谢。
在这些实验组中,免疫疗法联合靶向疗法比单独免疫疗法或靶向疗法更有效。但目前这方面的临床实验较少,有待进一步研究(表3).
ATC是一种罕见的侵袭性甲状腺癌,属于甲状腺癌组织类型,预后最差。传统治疗包括手术、放疗和常规化疗。然而,这些治疗是不够的。靶向治疗长期以来一直作为ATC的治疗手段,而免疫治疗仍处于实验阶段;然而,大量实验表明它可以用作一种潜在的治疗方法。研究发现,靶向治疗有利于提高患者的治疗效果和生活质量,但副作用较大。这可以通过降低剂量和使用医学辅助疗法来治疗不良症状来克服。同时,由于肿瘤逃逸机制的发展和暂时效应,获得性耐药性发展迅速。反应不持久,需要深入研究肿瘤耐药机制,再次分析基因突变,精准靶向治疗部位。目前,已发现一碳代谢有助于多种已知或可能对癌细胞存活有益的下游通路,对其的详细了解可能有助于更精确地靶向对癌细胞存活最重要的特定通路。在免疫疗法中,ATC 组织中 TAM、NK 细胞和其他肿瘤浸润淋巴细胞 (TIL) 的存在突出了肿瘤免疫细胞相互作用的相关性 。许多针对PD-1和PD-L1通路的临床试验已经证明了该通路的发展。过继细胞疗法在 ATC 肺转移的临床前小鼠模型中显示出良好的效果。此外,溶瘤病毒策略已被证明通过选择性杀死肿瘤细胞和诱导全身抗肿瘤免疫的双重机制发挥抗肿瘤作用。尽管在临床实践中取得了重大突破,但免疫疗法对大多数患者依旧无效。各种不可预测和精心管理的毒性作用增加了治疗的难度。
此外,由于单药治疗ATC的效果并不理想,研究人员考虑采用多药联合治疗策略。毒性是联合免疫疗法最大的局限性,PD-1/PD-L1靶向药物与CTLA-4抑制性单克隆抗体联合时毒性更为严重。除毒性外,在设计联合方案时还应考虑和选择合适的治疗顺序和时机。需要进一步探索新药和创新的联合策略,以最大限度地减少靶向治疗联合免疫治疗的毒性。迫切需要预测性生物标志物来指导精准免疫治疗,探索新的联合治疗策略,利用免疫系统增强抗肿瘤疗效,为每位患者提供最佳治疗。
总的来说,ATC的有效治疗方法有限,迫切需要探索新的治疗方法。虽然免疫疗法尚未被批准用于 ATC,但已被证明对某些恶性肿瘤有效,例如黑色素瘤、非小细胞肺癌和白血病。与靶向治疗相比,免疫治疗的研究较少,但其成功的结果不容忽视。随着免疫疗法的发展,可以希望甚至预期会出现新疗法,为 ATC 患者提供更长期的生存。免疫治疗及其与靶向治疗的联合治疗作为 ATC 的一种有前途的治疗方法,应成为未来研究的重点。